Introducción
INTRODUCCIÓN
GENERALIDADES
-
La demencia no es una enfermedad específica. Es un término general que describe una amplia variedad de síntomas relacionados con la pérdida progresiva de las funciones mentales o cognitivas debida a daños o desórdenes cerebrales. El déficit cognitivo puede afectar a cualquiera de las funciones cerebrales, particularmente las áreas de la memoria, el lenguaje y la atención durante la evolución de la enfermedad, se puede observar pérdida de orientación tanto la orientación, espacio temporal como de identidad, la demencia puede ser reversible o irreversible según el origen etiólogico del desorden dentro de los síntomas conductuales, los primeros hallazgos consisten en cambios de personalidad o de conducta leves, que posteriormente se hacen más evidentes con cuadros de delirio o alucinaciones. La demencia puede afectar el lenguaje, la comprensión, la habilidad motora, la memoria a corto plazo, la capacidad de identificar elementos de uso cotidiano, el tiempo de reacción, rasgos de la personalidad y funciones ejecutivas.
La demencia a menudo es llamada incorrectamente "senilidad" o "demencia senil", lo que refleja la creencia antiguamente extendida pero incorrecta de que un deterioro mental grave es una parte normal del envejecimiento.
IMAGENES
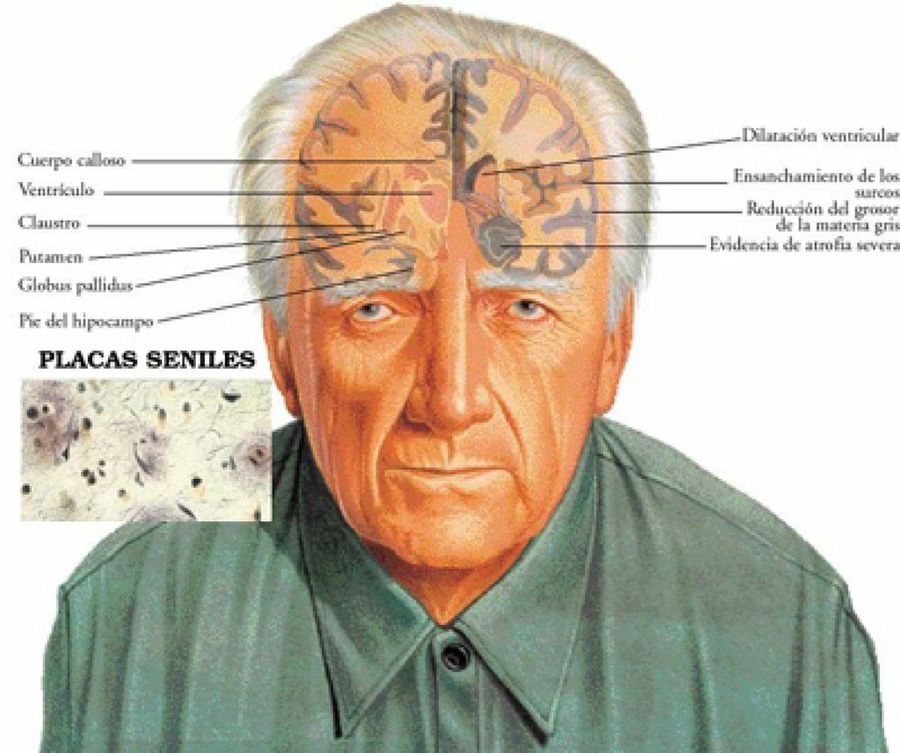
Conocimiento previo
SE REQUIRE QUE EL ESTUDIANTE CONOZCA:
Se requiere que el estudiante conozca:
SE REQUIRE QUE EL ESTUDIANTE CONOZCA LAS ESTRUCTURAS CEREBRALES Y ENCEFALICAS DESDE SU PERSPECTIVA ANATÓMICA
| ESTRUCTURA | HUESO | DEBE CONOCER | |
| 1 | HUESOS DEL CRANEO |
|
Localización, delimitaciones, unión por suturas, principales inserciones y componentes de las paredes óseas. |
| 2 | ESTRUCTURAS ENCEFÁLICAS | (SNC) | |
| 3 | ENCÉFALO |
|
Divisiones, subdivisiones, lóbulos, surcos giros. |
| 4 | VASCULARIZACIÓN ENCEFÁLICA | POLIGONO DE WILLIS | |
| 5 | DOPAMINA |
|
|
| 6 | GENETICA |
|
|
ENFERMEDAD DE ALZHEIMER
DEMENCIA ENFERMEDAD DE ALZHEIMERFISIOPATOLOGIA
En torno al 10% de los casos la enfermedad es hereditaria con una transmisión autosómica dominante. Los estudios iniciales de ligamiento genético demostraron que el gen de la enfermedad de Alzheimer se localiza en el brazo largo del cromosoma 21. Este hecho reviste enorme interés porque desde hace años se sabía que los pacientes con trisomía 21 (síndrome de Down) desarrollan con gran frecuencia el cuadro de la enfermedad, y porque el gen de la proteína precursora de amiloide (PPA) cerebral se localiza también en el cromosoma 21.
Se han descrito mutaciones puntuales de la PPA en varias familias con enfermedad de Alzheimer .En la mayoría de las familias con la forma presenil, hay un ligamiento a los marcadores del brazo largo del cromosoma 14. En estas la edad de inicio de los síntomas se sitúa en la quinta dé- cada de la vida, mientras que en aquellas con una mutación de la PPA. el inicio ocurre en la sexta década. La mutación en el cromosoma 14q parece originar un fenotipo más grave que el causado por la mutación de la PPA. La demostración de mutaciones puntuales en la PPA y de otros defectos genéticos en la regulación de esta proteína refuerzan la hipótesis patogé- nica según la cual la anomalía cerebral se debe al depósito de amiloide que ejercería su neurotoxicidad por una doble vía: originando degeneración neuronal (toxicidad directa) o modificando la homeostasia del calcio neuronal a través del metabolismo del ácido glutámico (toxicidad indirecta).
EPIDEMIOLOGÍA
El Mal de Alzheimer es la demencia más frecuente en la población anciana, representando un 50 al 60 % de las demencias. Se calcula que en el mundo hay 22 millones de personas que la sufren y que en tres décadas habrá el doble. Según la Asociación de Alzheimer Internacional, la enfermedad puede comenzar a una edad tan temprana como los 50 años, no tiene cura conocida aún. En EE.UU., entre el 1 y el 6% de las personas mayores de 65 años padecen la enfermedad. El 10% de personas mayores de 70 años y 20 a 40% de quienes tienen más de 85 años tienen amnesia clínicamente identificable. La posibilidad de cada individuo de padecer de Alzheimer aumenta con la edad.
CUADRO CLÍNICO
1. Cambios de memoria que dificultan la vida cotidiana.
2. Dificultad para planificar o resolver problemas.
3. Dificultad para desempeñar tareas habituales.
4. Desorientación de tiempo o lugar.
5. Dificultad para comprender imágenes visuales y cómo objetos se relacionan uno al otro en el ambiente.
6. Nuevos problemas con el uso de palabras en el habla o lo escrito.
7. Colocación de objetos fuera de lugar y la falta de habilidad para volver a trazar sus pasos.
8. Disminución o falta del buen juicio.
9. Pérdida de iniciativa para tomar parte en el trabajo o en actividades sociales.
10. Cambios en el humor o la personalidad.
El Alzheimer pasa por diferentes fases. La enfermedad se puede dividir en tres etapas: Inicial, con una sintomatología ligera o leve, el enfermo mantiene su autonomía y sólo necesita supervisión cuando se trata de tareas complejas. Intermedia, con síntomas de gravedad moderada, el enfermo depende de un cuidador para realizar las tareas cotidianas. Terminal, estado avanzado y terminal de la enfermedad, el enfermo es completamente dependiente.
Los síntomas más comunes de la enfermedad son alteraciones del estado de ánimo y de la conducta, pérdida de memoria, dificultades de orientación, problemas del lenguaje y alteraciones cognitivas. La pérdida de memoria llega hasta el no reconocimiento de familiares o el olvido de habilidades normales para el individuo. Otros síntomas son cambios en el comportamiento como arrebatos de violencia. En las fases finales se deteriora la musculatura y la movilidad, pudiendo presentarse incontinencia de esfínteres.
DIAGNOSTICO
En la actualidad, no existe una sola prueba diagnóstica para la Enfermedad de Alzheimer. Se debe obtener una evaluación física, psiquiátrica y neurológica completa:
- Examen médico detallado
- Pruebas neuropsicológicas.
- Pruebas de sangre completas.
- Electrocardiograma
- Electroencefalograma.
- Tomografía computarizada
La única forma de confirmar un diagnóstico de Enfermedad de Alzheimer es con un examen de tejido de cerebro, que se hace postmortem El diagnóstico diferencial de la enfermedad de alzheimer hay que establecerlo con:
Depresión
* Toma de medicamentos
* Demencia vascular
* Enfermedad de Parkinson y atrofias multisistémicas
* Enfermedad con cuerpos de Lewy
* Demencia frontotemporal o demencia con cuerpos argirófilos
TRATAMIENTO
No existe cura para la enfermedad de Alzheimer. Los objetivos del tratamiento son:
Disminuir el progreso de la enfermedad Manejar los problemas de comportamiento, confusión y agitación Modificar el ambiente del hogar Apoyar a los miembros de la familia y otras personas que brindan cuidados.
Ciertas vitaminas ayudan al mantenimiento de las funciones cognitivas en estos pacientes como vitaminas B12, B6, Acido fólico.
Se ha probado la eficacia de fármacos anticolinesterásicos que tienen una acción inhibidora de la colinesterasa, la enzima encargada de descomponer la acetilcolina, el neurotransmisor que falta en el Alzheimer y que incide sustancialmente en la memoria y otras funciones cognitivas. Con todo esto se ha mejorado el comportamiento del enfermo en cuanto a la apatía, la iniciativa y la capacidad funcional y las alucinaciones, mejorando su calidad de vida.
El primer fármaco anticolinesterásico comercializado fue la tacrina, hoy no empleada por su hepatotoxicidad. Existen 3 fármacos disponibles: donepezilo, rivastigmina y galantamina. Presentan un perfil de eficacia similar con parecidos efectos secundarios: alteraciones gastrointestinales, anorexia y trastornos del ritmo cardiaco. La memantina tiene indicación en estadios moderados y severos de la enfermedad de Alzheimer. Su mecanismo de acción se basa en antagonizar los receptores NMDA (N-metilD-aspartato) glutaminérgicos.
LA Demencia Vascular.-
La demencia vascular es un concepto en permanente evolución, que plantea numerosos problemas conceptuales y de terminología. La tendencia actual, siguiendo a numerosos autores, especialmente los lineamientos del Canadian Health Study, es considerar una amplia categoría llamada Deterioro Cognitivo Vascular (DCV) (vascular cognitive impairment - VCI), que abarca desde casos típicos de demencia vascular (DV) hasta el déficit cognitivo vascular sin demencia (DCVSD) (vascular cognitive impairment, no dementia – VCIND). Recordamos que de acuerdo a convenciones diagnósticas, especialmente inducidas por los sistemas de diagnóstico, existe demencia cuando se suma deterioro cognitivo de varias áreas (dominios) y compromiso de actividades de la vida diaria. Cuando estas últimas no presentan un claro compromiso se cataloga simplemente como deterioro o déficit cognitivo leve.
En el Deterioro Cognitivo Vascular (DCV) existe un síndrome cognitivo que la define y una encefalopatía vascular de base que lo provoca:
• En el síndrome cognitivo predominan los trastornos disejecutivos y de memoria, pero pueden no ser los únicos.
• La encefalopatía vascular puede ser de muy diversos tipos, donde están representadas múltiples patologías, mecanismos fisiopatológicos y formas de compromiso del parénquima encefálico. Esta es una de las grandes diferencias con otras encefalopatías degenerativas, como la Enfermedad de Alzheimer o la Enfermedad de Parkinson, en las cuales hay una población de neuronas vulnerable, y donde se sigue un patrón más o menos determinado en la progresión.
EPIDEMIOLOGIA.-
La demencia vascular es la segunda causa de demencia en las sociedades occidentales caucásicas, con un 18 a 20% del total de las demencias. Es la primera causa en las sociedades orientales (China, Japón, etc.), en Rusia y en afroamericanos. Las forma mixtas (degenerativo-vasculares) probablemente se encuentren subvaloradas, y se estiman en un 9 a 18% de todas las demencias. La frecuencia es mayor en los varones.Para el Canadian Health Study, la categoría "déficit cognitivo vascular sin demencia" fue la más frecuente dentro de las causas vasculares entre los 65 y 85 años. Este cuadro se presenta con trastornos cognitivos insuficientes para hacer diagnóstico de demencia, pero se demostró que presenta tasas de mortalidad e institucionalización mayores que sus pares sin tras- tornos cognitivos. En este grupo de pacientes se deberían colocar especia- les esfuerzos para modificar el curso de la enfermedad, implementando medidas prácticas, de aplicación temprana, para impedir que lleguen a la demencia y disminuir la mortalidad por causa vascular.
CLASIFICACION.-
CUADRO CLÍNICO.-
DIAGNOSTICO.-
El diagnóstico de deterioro cognitivo vascular es clínico-imagenológico. Se realiza en base al perfil neurocognitivo de los trastornos, los antecedentes personales (valorando especialmente los factores de riesgo vascular y el compromiso vascular de otros sectores de la economía), la historia clínica y datos del examen físico, que orienten a lesiones vasculares en el encéfalo, y datos de la neuroimagen. Si es posible, se debe intentar identificar una relación temporal entre los trastornos cognitivos y las lesiones vasculares. Si el grado de deterioro cognitivo es suficiente para afectar las actividades de la vida diaria del paciente, se podrá plantear una Demencia Vascular Como ya fue dicho, la cuestión central es demostrar o establecer una relación causal entre la encefalopatía vascular del paciente y su deterioro cognitivo. Algunas herramientas ayudan al diagnóstico de deterioro cognitivo vascular, como la escala isqué- mica de Hachinski, con una alta sensibilidad para detectar un componente vascular en los deterioros.
TRATAMIENTO.-
El deterioro cognitivo vascular es prevenible. El tratamiento primario es el de los factores de riesgo de la enfermedad vascular de base, especialmente la hipertensión arterial y la diabetes en la patología de pequeño vaso, y las dislipemias y el hábito de fumar para la patología de gran vaso. Se ha demostrado que el buen control de la HTA previene en un alto porcentaje el deterioro.
La prevención secundaria se realiza una vez que ha sido identificado el compromiso vascular del encéfalo, y se hace con antiagregantes plaquetarios (aspirina, ticlopidina, clopidogrel), y tiene el objetivo de prevenir nuevos eventos o frenar la progresión de la encefalopatía vascular isquémica subcortical. Los antiagregantes otorgan claros beneficios en la prevención secundaria, tanto en la encefalopatía por pequeño vaso como en la de gran vaso. Una encefalopatía vascular identificada por la neuroimagen debe ser tratada con antiagregantes independientemente de la existencia o no de deterioro cognitivo.
La hipertensión arterial se debe manejar de manera cautelosa en el anciano hipertenso con deterioro cognitivo vascular, especialmente si existen trastornos confluentes en la sustancia blanca en la neuroimagen. En este tipo de pacientes se han perdido los mecanismos de autorregulación de la circulación encefálica, y la hipotensión farmacológica puede aumentar el deterioro de manera directa, y también de forma indirecta por aumento de las alteraciones de la sustancia blanca, que tiene una susceptibilidad aumentada a la isquemia en presencia de hipotensión relativa.
Objetivos
| ORDEN | RESULTADOS DE APRENDIZAJE | NIVEL DE DOMINIO |
| 1 | Lograr un aprendizaje significativo con respecto a el trastorno de demencia (Alzheimer) y demencia vascular | ALTO |
| 2 | Analiza los principales componentes de afectacion el desarrollo de la enfermedad y como afecta al SNC. | ALTO |
| 3 |
Correlaciona las manifestaciones clínicas de la demencia por Alzheimer y la demencia vascular al igual que su diagnóstico topográfico, etiológico patológico y funcional |
ALTO |
| 4 |
Aplica el conocimiento de los principales signos y síntomas de la demencia por Alzheimer y Demencia Vascular que se asocian con patologías generales y específicas del SNC |
ALTO |
MOTIVACIÓN